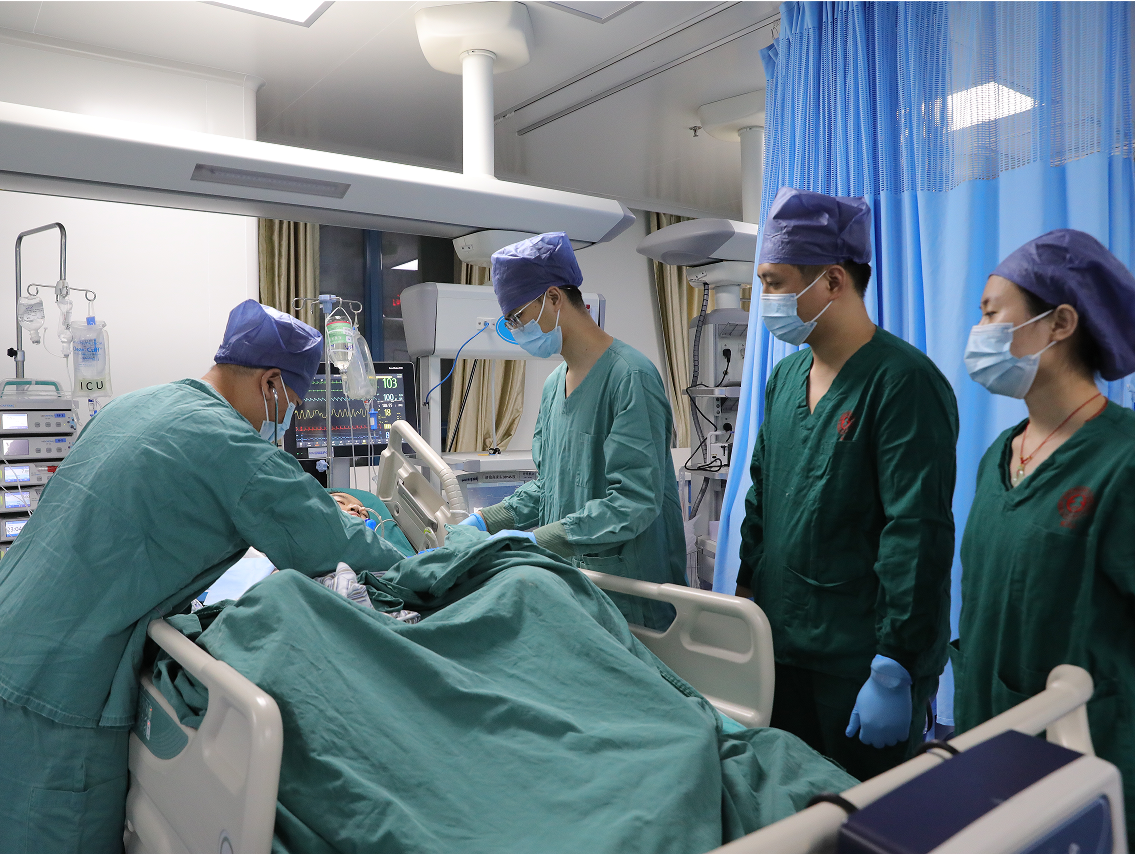
近日,宝安区人民医院心血管中心团队在麻醉、急重症、呼吸、肾脏病等多学科协作下,成功为一名终末期风湿性心脏病患者实施了体外循环下二尖瓣置换术、主动脉瓣置换术、三尖瓣成形术、心房折叠术以及起搏器植入术。患者谢某恢复良好并顺利出院。
谢某是一名60岁的女性,长期以来反复胸闷气促、头晕、腹胀、下肢水肿,是心血管门诊的常客,近来病情恶化,夜间无法平卧,彻夜端坐,无法入睡,更加严重的是没有食欲,勉强吃进去后又会吐出来。整个人消瘦到皮包骨头,体重只剩下30来公斤。近日,谢某到宝安区人民医院就诊,刚走到门诊大厅,突发昏厥倒地,头上摔出一鸽蛋大小的包,经过抢救后再次收住入院。经过详细检查,发现她因为严重的风湿性心脏病导致的心房颤动,心脏跳动极不规律,忽快忽慢,快的时候每分钟跳到150-160次,慢的时候最长出现过7-8秒的心脏停搏。长期的病变累积造成二尖瓣和主动脉瓣严重狭窄、三尖瓣关闭不全,原本拳头大小的心脏已经胀得跟“足球”一样大!患者必须尽快接受手术治疗。
第一道关: 令人抓狂的心率
在治疗过程中,心血管内科徐峥嵘副主任医师遇到了第一个障碍,谢某的心率持续过快,长期心跳快,增大心肌的耗氧,心衰就会加重,需要用减慢心率的药物,但药量很难把握,用量不足,根本没有作用,用量稍大,心脏就不跳了。为了破解这个难题,徐峥嵘副主任医师决定给她安装一个临时起搏器,这样就可以大胆用药控制快速心率,一旦心脏不跳,起搏器自然会来保驾。于是患者接受了第一项治疗——临时起搏器安装术。临时起搏器安装后,情况立即得到改善,足量的药物用下去,心率很快得到了很好的控制。但令人始料不及的是,紧接着又出现了第二个麻烦。
第二道关:不听话的起搏电极
由于患者的心脏太大了,普通的起搏器电极根本固定不住,患者稍一活动,起搏电极就会移位导致起搏失灵。心血管中心的广东省人民医院合作共建派驻专家、宝安区人民医院挂职副院长方咸宏教授恰好是省内首屈一指的电生理专家。经验丰富的方咸宏副院长的一个“奇思妙想”让这个问题迎刃而解。原来,普通临时起搏器电极的末端是光滑的金属结构,在正常情况下,靠心腔内的支持力就可以牢靠地固定在右心室内壁上,接收和释放电信号。但是该由于患者的心脏巨大,心腔内空间过大,常规的起搏电极根本无法稳定地固定在右心室内,患者一活动电极线就会滑出右心室导致起搏失灵。而永久起搏器电极导线的结构则不同,它的末端是由螺旋状的金属电极构成,运用特殊的工具,可以把电极像拧螺丝一样拧在右心室的内膜心肌内,电极就再也不会脱出。方咸宏副院长果断地应用永久起搏器电极顺利解决了第二个难题。
第三道关:稍纵即逝的手术时机
有了可靠的临时起搏器的保驾,经过规范系统的药物治疗,患者的心功能慢慢好转了一些,夜间偶尔可以半卧着入睡一会,休息好了胃口也开始好转。心脏外科的樊红光主任敏锐地感觉到一个难得的外科手术时间窗很快就要到来,应该抓紧机会尽快手术。由于患者抵抗力非常差,一个感冒就会导致肺部感染,加重心衰,也就会错失难得的手术时机。但是患者入院前晕厥摔伤导致的额头皮下血肿和眼周淤青还未吸收,体外循环手术中要全程应用高强度抗凝药,这无疑会增加血肿及眼周软组织再次出血的风险。外科手术团队经过仔细权衡,决定积极应用提高免疫力的药物,提前应用预防性抗生素,同时应用热敷的方法促进血肿的吸收和创面愈合,3-5天后进行外科手术。
第四道关:战前动员和准备
由于患者心功能差,长时间未能下床,各脏器功能都在下降,为了提升相关脏器功能,提高耐手术打击力,在等待手术期间,鼓励患者尽量多下床站立,请康复科指导患者进行床上四肢和躯干主动运动。最重要的是,患者心脏巨大,肺脏长期受压,再加上长期肺淤血,导致呼吸功能受损,肺功能检查提示已经达到极重度功能障碍。为了提高呼吸功能,顺利通过术后恢复关,心血管中心的亚理娜护士长带领护理团队,耐心指导患者吹气球,练习主动咳嗽和床上大小便。
面对极高的手术难度及风险,在医务科的主持下,手术团队与患者家属进行了充分的沟通,家属完全理解了手术的必要性和风险。手术前一天组织心血管中心内/外科、麻醉与急重症、体外循环、器械护士、超声影像、呼吸科、肾内科等相关科室进行多学科会诊,充分讨论了患者的病情,制定完备的手术方案和针对各种并发症应对预案。
第五道关:成竹在胸,速战速决
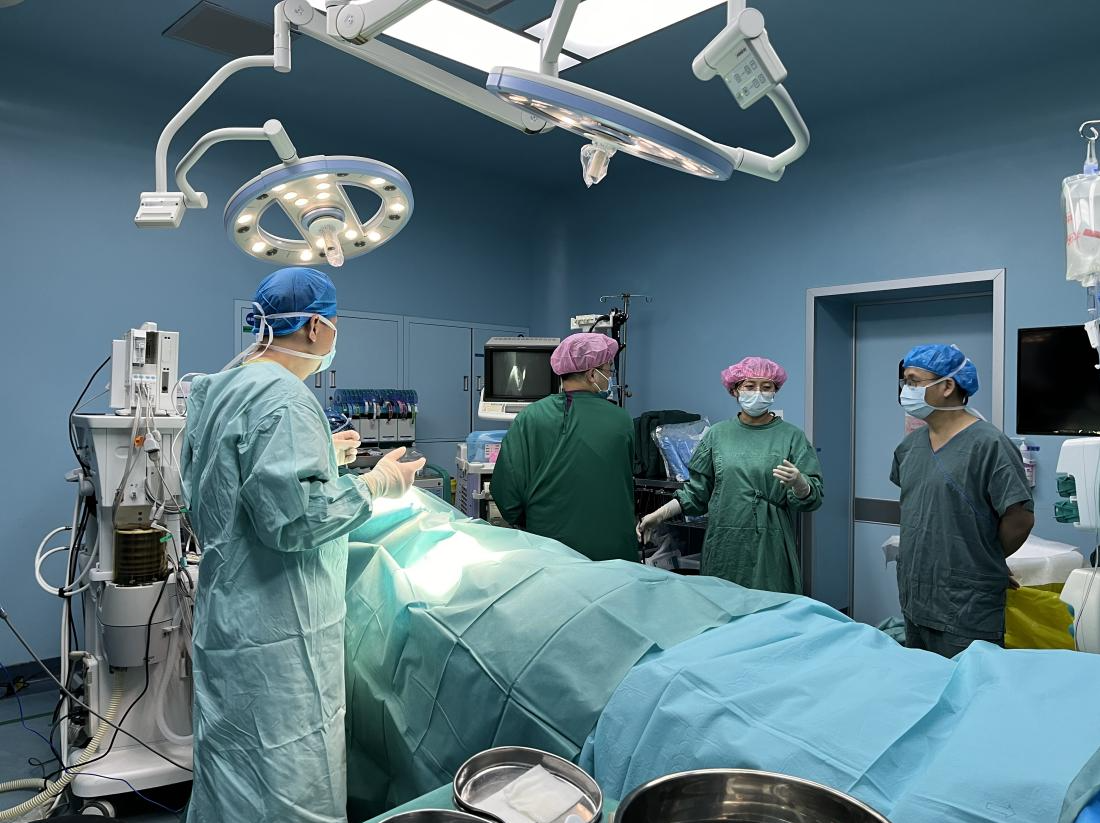
手术由心血管中心主任樊红光教授主刀,在与麻醉科朱斌主任、手术室及体外循环团队的紧密配合下进行,成功为该患者实施了二尖瓣人工瓣置换术、主动脉瓣人工瓣置换术、三尖瓣修复术、心房折叠术。
朱斌主任有着丰富的重症心血管麻醉和术中经食道心脏超声检查经验,面对这种重症患者,朱斌主任深知麻醉的容错率极低,稍有不慎,就会给患者带来万劫不复的伤害。朱斌主任亲自上阵,带领麻醉团队精细给药,顺利完成了麻醉诱导和各类插管穿刺操作,并通过术中超声技术给外科手术和循环管理提供了精准的决策信息。
在平稳的麻醉状态下,手术有条不紊地进行。由于患者心脏太大,哪怕像建立体外循环这样的常规操作也会变得险象环生。为了术后更容易康复,樊红光教授专门选择了尽量大号瓣膜,这样会增加手术难度,但它能大大降低心脏的负担。这种瓣膜还带有血流自冲刷功能,术后发生血栓的风险也大大降低。整个过程虽然充满了各种挑战,但是一切都在掌控之中,手术于下午按期顺利结束。
第六道关:漫漫术后恢复路
一个心血管外科手术的结束,只能算成功了一半!
术后患者转入急诊重症监护病房。急诊医学科窦清理主任和EICU黄贤文主任团队高度重视,早已严阵以待。面对刚刚接受了一个大型手术的体重不到40公斤的长期消耗的虚弱的花甲老人,全体医护人员必须像呵护刚出生的婴儿一样日夜精心调治,液体的出入量平稳要精准计量,最佳平稳区间相当狭窄。
有时为了判断容量是否合适,经常需要超声来协助判断,但开胸术后胸腔内气体太多,透声相当差,心内科的王振花和晏玉琴医生凭借丰富的经验,每次都能从窄小的声窗中,打出清楚的心脏影像。弄清楚了容量的多寡,下一步的治疗才会走对方向。
由于患者术前肺组织长期受巨大心脏挤压,长期肺淤血,早期肺的换气功能差,体内的二氧化碳总是超出警戒线。呼吸与危重症医学科主任许飞教授多次前来会诊,在他的指导下,最令人担心的肺功能渐渐康复。在术后多团队的不懈努力下,患者终于渡过了心功能恢复关、呼吸功能恢复关,顺利脱离呼吸机。
第七道关:摆脱不掉的血滤机
由于长达几十年的漫长病程,患者长期静脉淤血,肾动脉灌注不足,导致肾功能受损,加上手术因素的影响,术后患者出现肾功能不全,术后早期一直需要血滤机代替肾脏功能,将体内多余的水份和代谢废物排出体外。由于长期无法摆脱血滤机,患者无法下床活动,不利于康复,同时患者也出现了焦虑状态,经常整夜无法入睡。为尽快打破这个恶性循环,以陈继红副院长、傅碧玲主任为首的肾内科团队运用间断肾脏替代疗法(CRRT),间断让患者下床活动康复,根据肾脏功能恢复情况,灵活调整每次血滤的时间和滤出参数,经过几天的精心调理,患者的肾功能逐渐恢复。开始用大量的利尿药来维持体内环境的平衡,后来利尿药用量也渐减至常规。
第八道关:起搏器的困惑
经过连续惊心动魄的闯关,患者的心功能恢复得很快,夜间终于可以安静地平卧入睡了,久违了的笑容也浮现在脸上。随着心脏收缩功能的恢复,患者的心律也变得有规律多了,再也不像术前那样,像坐上过山车一样飘乎不定。但新的问题又出现了,临时起搏器是不能带回家的,为了防止患者出现术前的心脏长时间停搏导致晕厥或猝死情况,患者到底需不需要预防性植入一个永久起搏器?经验丰富的方咸宏副院长看了患者48小时连续记录的动态心电图后认为,患者的心律恢复得不错,暂时可以不装永久起搏器,出院后需定期进行门诊复查。
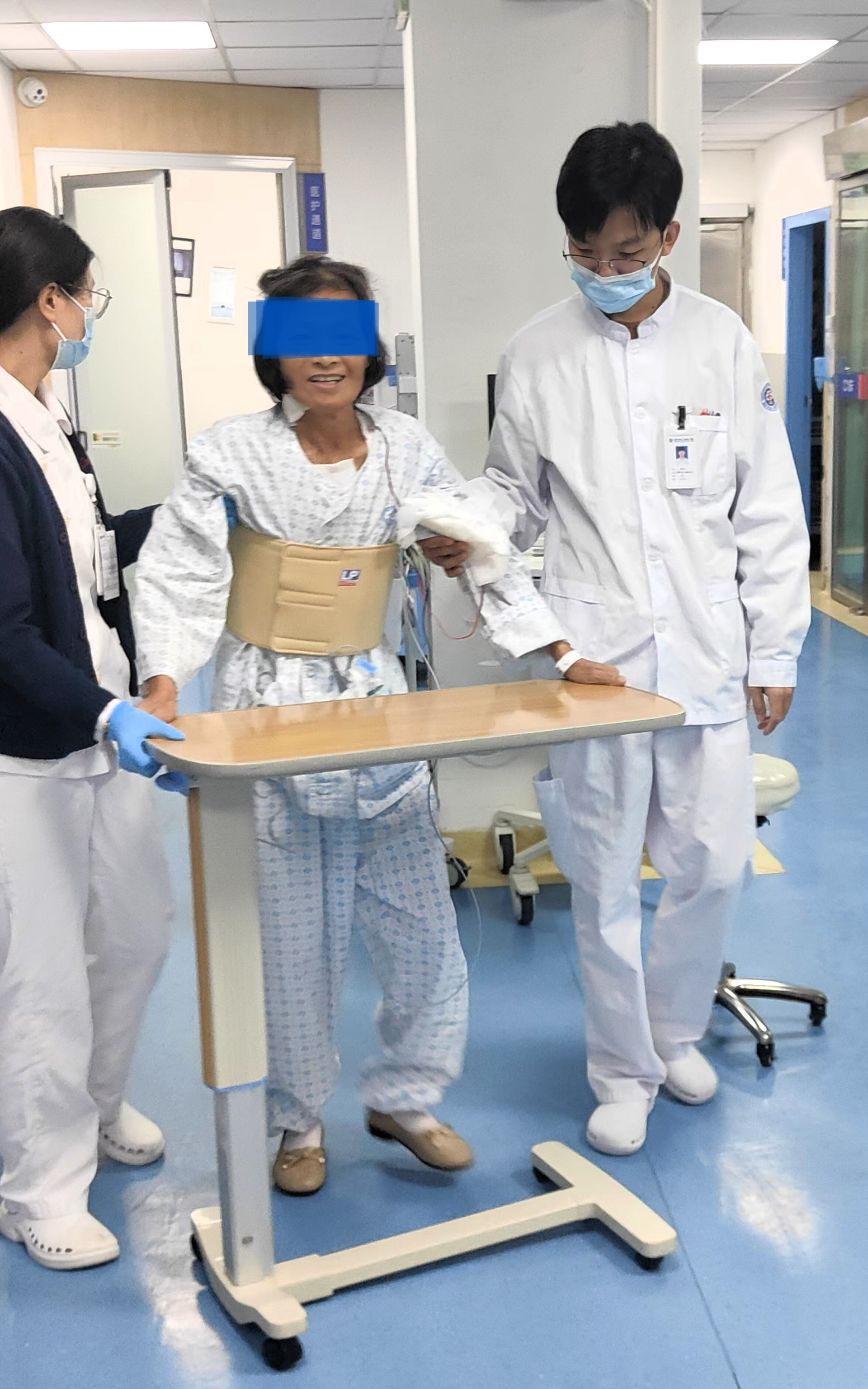
面对急重症心血管疾病患者的生死考验,宝安区人民医院多学科团队宛如精密协作的医疗天团,心内科专家凭借深厚专业知识精准诊断,迅速制定初步方案;心外科医生严阵以待,看准时机,果断出手;麻醉科医生精细调控,为手术平稳护航;术后重症团队日夜坚守,密切监测患者每一丝生命体征变化;肾内科、影像科、检验科等科室也争分夺秒提供准确数据,让患者在绝望边缘重获新生的曙光。
编辑 温静 审读 秦天 二审 桂桐 三审 王敏