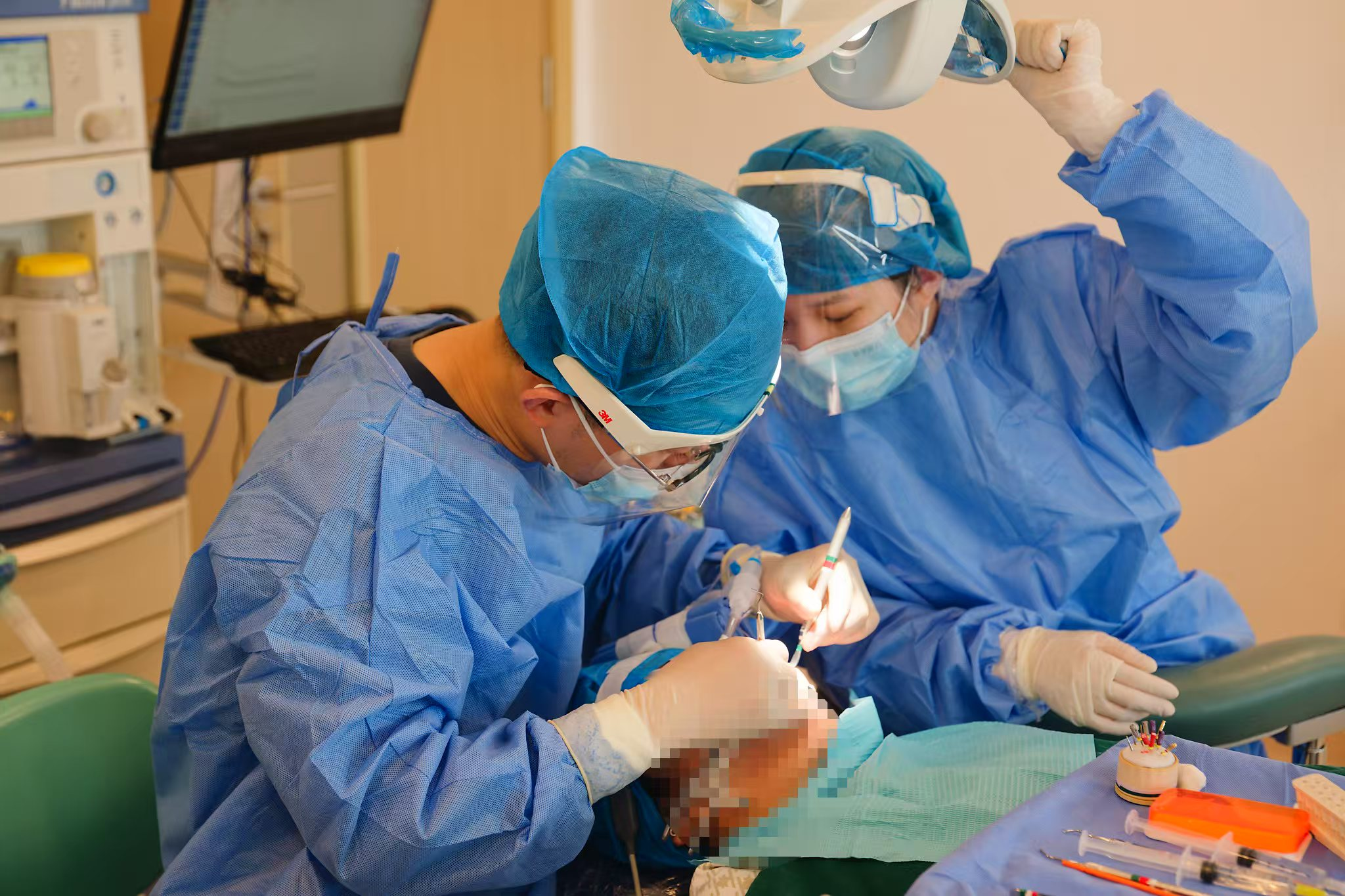
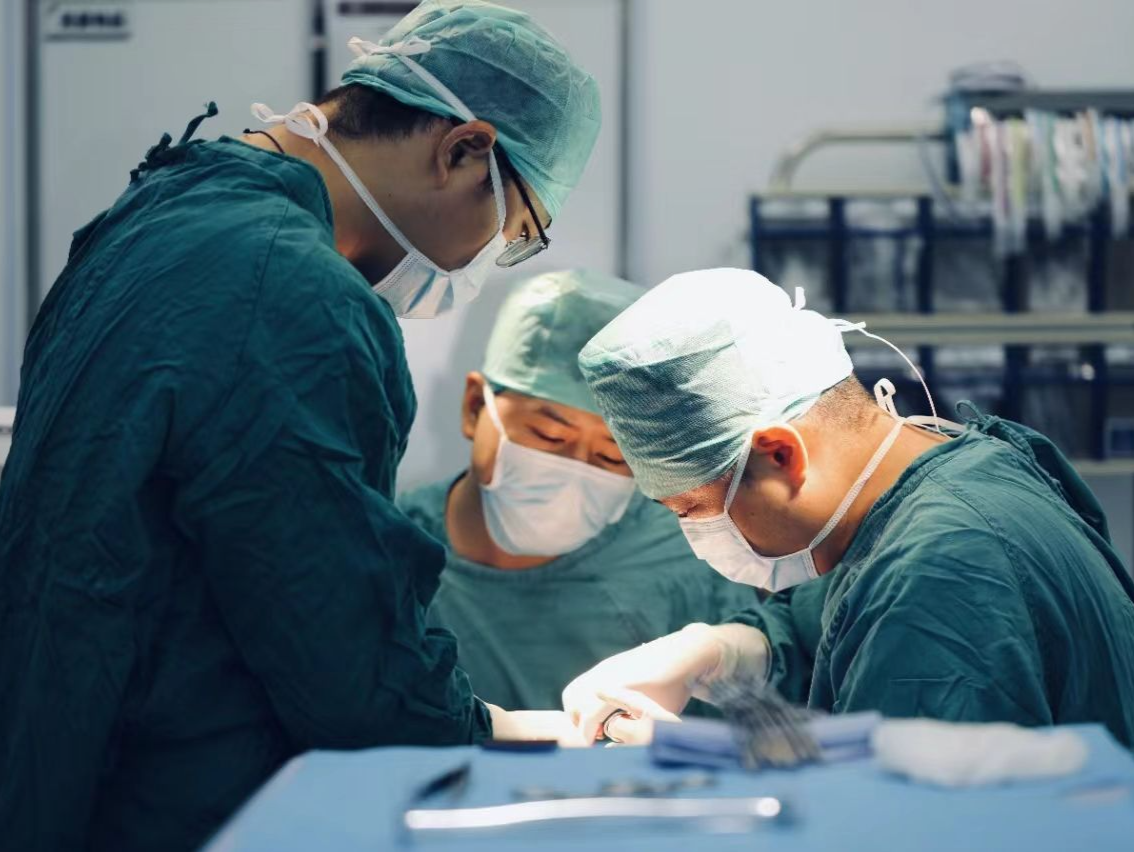
在世界世界孤独症日刚过去不久,就从暨南大学附属深圳华侨医院传出好消息,该院脑科中心通过“MDT(多学科综合治疗协作组)联合会诊,手术与康复一体化精准诊疗新模式”,成功帮助一名4岁孤独症共患智力障碍、言语落后患儿小妍(化名)突破认知与语言障碍瓶颈。从1岁多仅能说简单词汇到主动与人对话、眼神互动,小妍的蜕变不仅为家庭重燃希望,更展现了“外科手术+康复一体化+MDT新模式”在儿童脑发育障碍治疗中的突破性价值。
4年求医困境:单一治疗难突破,MDT模式开启新可能
来自湖南娄底的小妍因孤独症共患智力障碍,存在严重语言交流障碍、注意力缺陷、多动及认知落后,发育水平较同龄儿童滞后2年以上。尽管家人带着她辗转多地接受单一康复治疗,效果却微乎其微,家庭一度陷入绝望。

今年,小妍转入暨南大学附属深圳华侨医院脑科中心后,由神经外科、神经内科、康复医学科、儿科等多学科专家组成的团队进行MDT联合会诊,为其量身定制以“颈动脉周围交感神经网剥脱术”为主的治疗方案。经过治疗后,小妍词汇量显著增加,主动语言表达增多,能回应呼唤并与他人眼神互动,注意力与逻辑思维也明显改善,让一度绝望的家庭看到了曙光。“比如以前去超市,她会直接往里面冲,你根本找不到人”,小妍妈妈说,现在就会拉着手慢慢去超市,而且会听指令行事。
外科手术+康复为脑健康“清扫”通路
“孤独症共患智力障碍会增加诊断、治疗、教育及教养的难度,同时也对预后产生极大影响。”肖宏教授介绍,以往的治疗方式主要是康复对症治疗,但对患儿脑功能的改善往往比较慢,而且时间长。此时,颈动脉外膜剥脱术为这类患儿提供了另一个选择。通过剥离颈总动脉外膜交感神经网,使脑供血增加,脑组织缺血缺氧症状改善,侧支循环建立,使部分临界状态下的神经元细胞功能得到恢复,改善脑组织的代偿功能,从而通过中枢调节吞咽运动,改善认知和构音,提高学习能力,认识改善了,康复疗效提升,也就提升了孤独症合并智力障碍的总体疗效。

“颈动脉外膜剥脱术曾用于烟雾病等脑缺血性疾病的治疗,用于脑瘫的治疗也有几十年的历史。在治疗脑瘫的过程中,发现合并认知、语言障碍的患者,在术后也有较好的改善,故现在也常用于治疗精神发育迟缓以及外伤、炎症等引起的认知功能障碍,目前已初步发现对孤独症合并智力障碍也有较好的疗效,可能对这一类治疗难度较高的孤独症患儿带来新的希望。” 肖宏补充,该术式属于微创性手术,只需在颈部两侧分别开一个2cm左右的切口,出血量少,通常患儿在术后第二天就能正常进食和活动。
MDT模式构建全流程诊疗闭环
据了解,全球ASD(孤独症谱系障碍)患病人数至少7800万人,成为全球患病数增速最快的疾病之一。我国报道2013年ASD患病率为0.7%。大多数ASD患儿还发现共患病,其中约1/3的ASD患者合并智力障碍,24%患儿处于临界智商范围。肖宏提醒,凡疑似ASD的患儿,应常规进行智力或发育诊断性测试,以判断是否共患智力发育迟缓或障碍和鉴别诊断。智商85~115为人群平均范围,70~84为边缘智力水平,70以下提示智力低下,是智力评估和智力低下诊断的主要依据。
孤独症共患智力障碍导致儿童认知、语言及社交、运动等各方面的功能障碍,传统单科治疗因缺乏系统性,难以触及神经功能代偿不足、脑供血异常等核心问题。深圳华侨医院脑科中心首创的“外科手术与康复一体化+MDT新模式”,整合神经外科、神经内科、康复医学科、中医科、儿科等跨学科资源,通过“精准评估—手术干预—药物协同—阶梯式康复”全流程管理,实现了从病因诊断到功能重建的闭环式干预。但“手术并非取代康复,而是为康复创造有利条件。”临床观察显示,术后患儿在语言表达、运动协调性及生活自理能力(如流涎减少)等方面均有改善,部分患儿实现从简单词汇到短句交流的突破,临床有效率超80%,目前,脑科中心团队累计完成近万台手术,帮助6000余例儿童脑瘫、脑病、自闭症患共患智力障碍患儿改善功能。
黄金干预期在6岁前,越早干预神经可塑性越强
“儿童脑发育问题的黄金干预期在6岁前,越早干预,神经可塑性越强。”许多家庭因认知不足或治疗单一错过最佳时机,导致患儿终身残疾。“外科手术与康复一体化+MDT新模式”以系统化、规范化、精准化的优势,为脑发育障碍儿童铺就一条从生理功能修复到社会适应能力提升的希望之路。小妍的蜕变,印证了“孤独症共患智力障碍的孩子”也有机会挣脱枷锁,让每个孩子都有机会拥抱更广阔的未来。
(受访者供图)
编辑 白珊珊 审读 吴剑林 二审 王雯 三审 上官文复